-
Property & Casualty
Property & Casualty Overview

Property & Casualty
We offer a full range of reinsurance products and the expertise of our talented reinsurance team.
Expertise
Publication
Recycling of Large Lithium-Ion Batteries From a Property Insurance Perspective
Publication
The Future of Cryptography and the Rise of Quantum Computing
Publication
Personal Injury Compensation in Europe: An Updated Comparison Among Different Systems Within the European Market
Publication
Looks Like Inflation Is Sticking Around. What Do We Do Now? [Part 3 of 3]
Publication
Motor Insurance in the Post-Pandemic Era -
Life & Health
Life & Health Overview

Life & Health
Gen Re’s valuable insights and risk transfer solutions help clients improve their business results. With tailor-made reinsurance programs, clients can achieve their life & health risk management objectives.
UnderwritingTraining & Education
Publication
The Future Impacts on Mortality [Video]
Publication
Thinking Differently About Genetics and Insurance Business School
Business School
Publication
Fraud Survey in the UK & Ireland Sheds Light on Insurer Best Practices
Publication
Fight Against Fraudulent Claims – Highlights From Our South African Survey Moving The Dial On Mental Health
Moving The Dial On Mental Health -
Knowledge Center
Knowledge Center Overview

Knowledge Center
Our global experts share their insights on insurance industry topics.
Trending Topics -
About Us
About Us OverviewCorporate Information

Meet Gen Re
Gen Re delivers reinsurance solutions to the Life & Health and Property & Casualty insurance industries.
- Careers Careers
Nur eine normale Grippe…

Damit wir nicht vergessen, wie der Stand zu Beginn des Jahres 2020 war: Eine Reihe von Regierungschefs ging davon aus, dass das Coronavirus im Vergleich zur „gewöhnlichen Grippe“ nur eine Randerscheinung sein würde.1 Dabei handelte es sich nicht nur um die Sichtweise einer Handvoll Politiker, sondern um eine weit verbreitete Ansicht. In der Tat war dies die Hoffnung, die viele Menschen dazu veranlasste, Freizeitaktivitäten nachzugehen, die sich letztendlich als einige der ersten Superspreading-Ereignisse erweisen sollten. Fast zwei Jahre später stellt sich diese erste COVID‑19-Welle im Vergleich zu den nachfolgenden Wellen und der bisherigen Zahl der Todesopfer als harmlos heraus. Nachdem das Frühjahr 2020 vorbei war, verschwand die Verharmlosung von COVID‑19 als eine „saisonale Grippe“ nach und nach aus dem Mainstream.
COVID‑19 ist noch lange nicht verschwunden – aber da wir uns gerade alle damit beschäftigen, wie die Welt mit einem endemischem SARS‑CoV‑2 aussehen kann, möchten wir die Analogie zur Grippe noch einmal aufgreifen.
Jedes Jahr fordert die Grippe weltweit zwischen 250.000 und 650.000 Todesopfer, wobei die tatsächliche Zahl vielleicht deutlich höher liegt.2 Dennoch handelt es sich bei der Influenza um eine Epidemie, nicht um eine Pandemie. In Deutschland war die Grippesaison 2017/2018 eine schwere Grippesaison, die zu 25.000 zusätzlichen Todesfällen führte. Als sich herausstellte, dass die für Deutschland gemeldete Gesamtzahl der COVID‑19-Todesfälle im Jahr 2020 annähernd vergleichbar war,3 wurde in den deutschen Medien schnell wieder die Analogie zwischen Grippe und COVID‑19 hergestellt. (Dieser Vergleich war natürlich irreführend, da auch jüngere Menschen von COVID‑19 betroffen sind und somit eine höhere Anzahl potenzieller Lebensjahre im Vergleich zur Influenza verloren geht.) Da jedoch inzwischen weit über 100.000 COVID‑19-Todesfälle in Deutschland gemeldet wurden und sich die geschätzte Zahl der Todesopfer weltweit der 20‑Millionen-Grenze nähert,4 ist die Analogie nun wieder strittig.
Natürlich hat diese Analogie ihre Grenzen, wenn sie auf COVID‑19 in seinem derzeitigen pandemischen Zustand angewandt wird. Aber welches Ausmaß an Übersterblichkeit wird in einem endemischen Zustand übrig bleiben? Die Pessimisten unter uns könnten sich vorstellen, dass eine erhöhte Mobilität und zoonotische Übertragungen, d. h. Übertragungen von Tier zu Mensch, möglicherweise zu einer Art „Pandemie-Zeitalter“ führen.5 Doch abgesehen davon und von der Vorhersage der nächsten eigenständigen Pandemie: Welche Bedeutung wird das Leben mit SARS‑CoV‑2 in Bezug auf die mittelfristige Sterblichkeit haben? Wir haben ein neues Virus, das im Wesentlichen eine neue Todesursache darstellt. Wie fügen wir dies dem Gesamtbild hinzu? Ist es damit getan, die Todesursachen um ein weiteres Grippevirus zu ergänzen und die Grippesterblichkeit zu verdoppeln? Wenn Sie an dieser Stelle nicht weiterlesen, ist die einzige sichere Antwort, dass es nicht so einfach ist.
Wie schlimm ist die saisonale Grippe?
Lassen Sie uns zunächst die grippebedingte Übersterblichkeit genauer untersuchen. Wie bei COVID‑19 zeigt sich auch hier, dass die gemeldeten Todesfälle die tatsächliche Zahl der Todesfälle nicht widerspiegeln, was zum Teil auf fehlende Meldungen und fehlende Diagnosen auf Totenscheinen zurückzuführen ist. Während die Zahl der Todesfälle mit der Todesursache „Grippe“ während der Grippesaison 2017/2018 in Deutschland bei etwa 3.100 lag (wobei nur 1.674 davon laborbestätigte Todesfälle waren), wurde die tatsächliche Zahl der Grippetoten auf 25.000 geschätzt.12 Die Zahl der Todesfälle durch Atemwegserkrankungen ist im Allgemeinen im Winter höher als im Sommer. Ist dies auf Umweltverschmutzung, COPD oder Asthma zurückzuführen? Der saisonale Anteil ist wahrscheinlich eher auf die Grippe zurückzuführen. Auch Erkältungskrankheiten (z. B. durch Rhinoviren) breiten sich im Winter stärker aus, führen aber selten zu tödlichen Komplikationen. Daher haben wir die saisonale Übersterblichkeit analysiert, um unter den folgenden Bedingungen einen Näherungswert für die grippebedingte Übersterblichkeit zu ermitteln:
- Vergleich der Gesamtsterblichkeit in einer bestimmten Wintersaison mit der Gesamtsterblichkeit im vorangegangenen Herbst und dem darauf folgenden Frühjahr
- Den Sommer lassen wir außer Betracht, da Hitzewellen, die ebenfalls von Jahr zu Jahr variieren, einen Einfluss haben könnten.
- Die Grippesaison, die annähernd durch die Wintersaison repräsentiert wird, ist definiert als Kalenderwochen (KW) bzw. Monate im Winter, in denen die durchschnittliche wöchentliche Zahl der Todesfälle höher ist als die durchschnittliche wöchentliche Zahl der Todesfälle während des gesamten Jahres. Die in die Stichprobe aufgenommenen Wochen wurden auch anhand von Berichten über Grippesaisons weitgehend überprüft, auch wenn sie in der Praxis vermutlich von Jahr zu Jahr schwanken.
Tabelle 1 zeigt die untersuchten Länder, das gewählte saisonale Fenster und den verfügbaren Beobachtungszeitraum. Die Länder wurden nach ihrer geografischen Ausdehnung, der Verfügbarkeit detaillierter Statistiken zur Kurzfriststerblichkeit und dem Vorhandensein ausgeprägter Grippesaisons ausgewählt. Darüber hinaus wurden einige eindeutige Ausreißer aus den Beobachtungszeiträumen ausgeschlossen, indem Saisons ausgeschlossen wurden, in denen die Grippe vor oder nach der für jedes Land definierten Grippesaison ihren Höhepunkt erreichte. Gleiches gilt für die diesen Fällen vorhergehenden oder nachfolgenden Saisons. Das Katastrophenjahr 2011 mit dem Erdbeben in Japan und der SARS‑CoV‑1-Epidemie in Hongkong wurde ebenfalls ausgenommen.
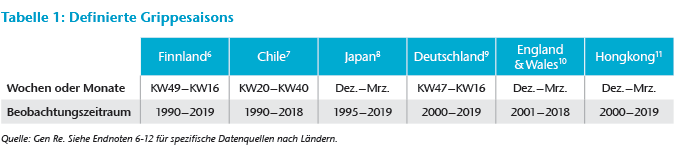
Abbildung 1 zeigt die Schwankungen der Grippesaison in ausgewählten Ländern. Wie bereits erwähnt, war beispielsweise die Grippesaison 2017/2018 in Deutschland eine schwere Grippesaison, und die daraus resultierende Übersterblichkeit war im Beobachtungszeitraum am höchsten.
Die Graphen für Deutschland sowie England und Wales verlaufen über viele Jahre hinweg annähernd synchron, was vielleicht auf Ähnlichkeiten sowohl bei den jährlichen Virenstämmen als auch bei den verabreichten Grippeschutzimpfungen zurückzuführen ist – mit anderen Worten: Die Schwankungen bei der Übersterblichkeit sind wahrscheinlich tatsächlich auf die saisonale Grippe zurückzuführen, und eine schlimme Grippesaison scheint sich über den Kanal hinweg fortzusetzen. In Chile ist die Übersterblichkeit trotz hoher Impfraten hoch, während sie in Finnland trotz starker saisonaler Schwankungen niedrig ist.
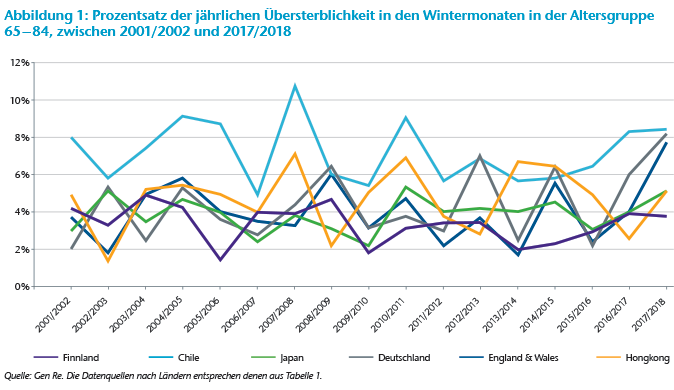
Tabelle 2 zeigt die jährlichen Übersterblichkeitsraten bei Menschen im Alter von 65 – 84 aus einigen der schlimmsten Grippesaisons sowie aus der mildesten. Anhand der Standardabweichungen lässt sich feststellen, dass die Übersterblichkeit in Japan weniger stark schwankt. Einerseits weist Japan ebenso wie Hongkong eine höhere Bevölkerungsdichte auf, was das Übertragungsrisiko erhöht. Andererseits haben sowohl Japan als auch Hongkong seit Langem etablierte Hygienemaßnahmen, wie z. B. das Tragen von Masken, das weiter verbreitet ist als in den anderen Ländern.13
Gemeinsamkeiten und Unterschiede von Grippe und COVID‑19
Die saisonale Grippe ist, wie der Name bereits sagt, saisonal und betrifft somit Länder mit stärker ausgeprägten jahreszeitlichen Schwankungen. COVID‑19 wirkt sich nachweislich auch auf äquatoriale Klimazonen aus. Es gibt aber einige Hinweise darauf, dass die Übertragung im Winter höher ist,14 sodass es auch für COVID‑19 plausibel ist, von saisonalen Wellen auszugehen.
Obwohl beide Viren in erster Linie ältere und immungeschwächte Menschen befallen, ist die durch die Grippe verursachte Krankheitslast wohl etwas stärker in Richtung dieser Bevölkerungsgruppe verzerrt als durch COVID‑19, dessen Sterblichkeitsrate im Altersbereich ab 35 Jahren in etwa parallel zur Gesamtsterblichkeit verläuft.
Versicherer haben der Grippe traditionell wenig Beachtung geschenkt, da die Risikokonzentration anderswo liegt und die Sterblichkeitsrate bei Infektionen (infection fatality rate, IFR) nur über dem Alter 65 registrierbar ist.15 Es sind verschiedene Studien über die IFR von COVID‑19 verfügbar, und der allgemeine Konsens ist, dass sie viel höher ist (möglicherweise mindestens 10‑fach) als die der meisten Stämme der saisonalen Grippe.16 Auch ist der Altersverlauf der IFR von der Richtung her ähnlich, aber nicht gleich: Im Vergleich zur saisonalen Grippe sterben auch jüngere Menschen und/oder solche mit weniger Komorbiditäten an COVID‑19.17 Die mit COVID‑19 assoziierten Komorbiditäten würden die Versicherungswirtschaft aufgrund der Risikoprüfung theoretisch vor Verlusten auf dem Niveau der Bevölkerungssterblichkeiten bewahren. Jedoch nehmen die wichtigsten Komorbiditäten mit dem Alter zu. Zudem wurde branchenintern beobachtet, dass durch COVID‑19 auch viele junge und gesunde Menschen und als Normalrisiken versicherte Risiken verloren werden.
Obwohl es sich bei beiden Krankheiten wahrscheinlich um saisonale Erkrankungen handelt und die Sterblichkeitsrate eher bei älteren Altersgruppen liegt, hatte COVID‑19 eine andere geografische Ausbreitung als eine durchschnittliche Grippesaison. Abbildung 2 zeigt Daten für 89 Länder, für die sowohl saisonale Mortalitätsdaten als auch geschätzte COVID‑19-Todesfälle verfügbar sind.
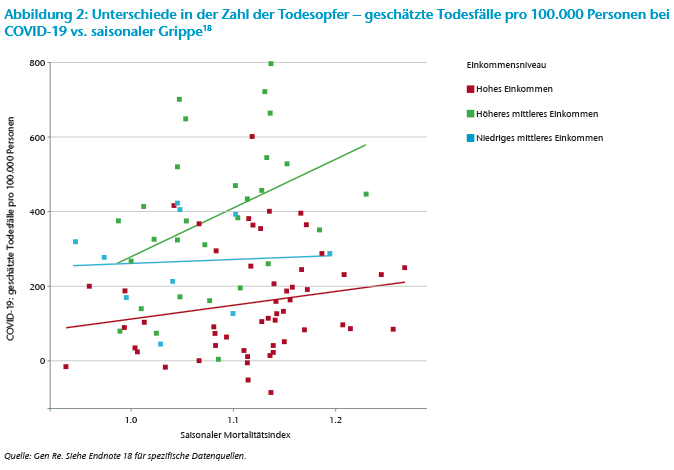
Aus Ersteren wurde ähnlich der zuvor beschriebenen Methodik ein Wert für Saisonalität abgeleitet – Wintersterblichkeit im Vergleich zur Frühjahrs- und Sommersterblichkeit – um einen länderübergreifenden Index zu erstellen. Geordnet nach Einkommensniveau ist festzustellen, dass die COVID‑19-Todesfälle mit den Auswirkungen der saisonalen Grippe korreliert sind. Dies gilt insbesondere in den Ländern mit hohem und höherem mittleren Einkommen. Die schwächere Korrelation in den Ländern mit niedrigem mittleren Einkommen könnte darauf zurückzuführen sein, dass es relativ wenige Datenpunkte gibt (zehn Beobachtungen von insgesamt 89 Ländern). Sie könnte auch auf weitere Einflussfaktoren zurückzuführen sein und darauf, dass keine Standardisierung anhand des geografischen Breitengrads vorgenommen wurde. Es lässt sich jedoch beobachten, dass die saisonale Grippe-Mortalität in diesem Datensatz stärker mit hohen Breitengraden korreliert ist als die COVID‑19‑Todesfälle.
Im Großen und Ganzen gibt es also einige Gemeinsamkeiten, die sich in den Ergebnissen von Abbildung 2 widerspiegeln. Dennoch ist der geografische Einfluss von COVID‑19 zum Teil zufällig (nicht erklärbar durch Klima, Demografie, selbst nach Regression für andere Variablen wie das Pro-Kopf-BIP) und zum Teil nicht durch klinische Merkmale des Virus, sondern durch Verhaltensunterschiede, das öffentliche Gesundheitswesen und Maßnahmen der jeweiligen Regierungen bedingt.
Spanien und Portugal beispielsweise haben auf freiwilliger Basis hohe Impfquoten für COVID‑19 erreicht (und rühmen sich vielleicht nicht ganz zufällig auch mit relativ hohen Impfquoten für die saisonale Grippe bei den über 65‑Jährigen).19 Sieht ihre Zukunft rosig aus?
Nur eine Frage der Impfung?
In den OECD-Ländern stellen wir eine starke Korrelation (47 %) zwischen den Grippe-Impfraten bei älteren Menschen – den Altersgruppen, für die die WHO die jährlichen Impfraten erfasst – und den COVID‑19-Vollimpfungsraten fest (siehe Abbildung 3). Zweitens stellen wir eine wenig überraschende starke Korrelation (49 %) zwischen der COVID‑19-Todesrate und der aktuellen Impfrate fest. Eventuell wäre die Korrelation noch höher gewesen, wenn auch der Zeitpunkt der Wellen und der Zeitpunkt der Einführung der Impfung berücksichtigt worden wäre. Bei der saisonalen Grippe ist die Korrelation deutlich schwächer, was sicherlich zum Teil auf die niedrigeren Impfraten – auch bei älteren Menschen – sowie auf die geringere Wirksamkeit der Impfstoffe zurückzuführen ist.
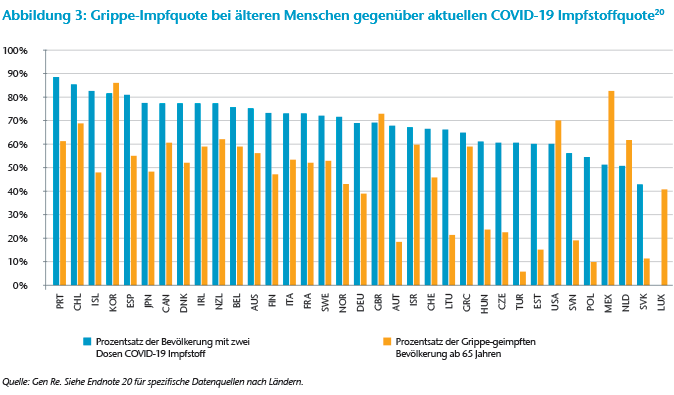
Letztendlich ist es vielleicht doch nicht so einfach, die Impfrate als reinen Prädikator für die Sterblichkeit bei Influenza oder COVID‑19 anzusetzen. In der Versicherungsbranche waren andere Faktoren ausschlaggebend, von der Sozioökonomie über die Risikoprüfung bis hin zur Altersverteilung.
Nichtsdestotrotz bleiben wir hoffnungsvoll, das während der Spanischen Grippe erreichte Sterblichkeitsniveau durch eine bessere Behandlung und die Vermeidung von Infektionen und Reinfektionen verhindern zu können, indem die Wirksamkeit der Impfstoffe verbessert wird. Die pharmazeutische Industrie wird noch mehrere Jahre lang im Rampenlicht stehen, mit ihrem Ziel, die Auswirkungen der endemischen Situation auf unser Leben zu verringern.
Klinische Unterschiede hinter der Wirksamkeit von Impfstoffen
Die saisonale Grippe gibt es schon seit Langem. Sie ist endemisch und dennoch weiterhin unberechenbar. Ein wesentlicher Unterschied zu SARS‑CoV‑2 besteht darin, dass die Influenza theoretisch mehr Mutationsmöglichkeiten bietet. Als RNA-Virus verfügt SARS‑CoV‑2 über ein Spike-Protein, das sich an einen einzigen ACE-Rezeptor bindet. Aufgrund eines „Korrekturlesemechanismus“ wird erwartet, dass die Mutationsrate im Vergleich zur Influenza relativ niedrig bleibt.21 Künftige Mutationen sind unbekannt, ebenso vieles über die Omikron-Variante. Sie könnte besser übertragbar sein. Wir möchten besser verstehen, wie die IFR und die Reinfektion bzw. ein Ausbruch beeinflusst werden, aber ein Teil der Aufregung wird durch die beträchtliche Anzahl von Mutationen verursacht – zehnmal mehr Mutationen auf dem Spike-Protein als im Vergleich von Delta gegenüber dem Urtyp.22 Mutationen werden jedoch durch einen großen Pool ermöglicht, aus dem diese entspringen können: je höher die Fallrate, desto größer wohl die Wahrscheinlichkeit. In der Zwischenzeit werden wir zwar noch viele Jahre mit einem neuen Coronavirus leben müssen, die Impfstoffe jedoch werden die Übertragung weiterhin in gewissem Maße eindämmen.
Die derzeitigen Erkenntnisse deuten darauf hin, dass die bestehenden Impfstoffe zwar einen geringeren Schutz gegen neu auftretende Varianten bieten, aber immer noch vor schweren Erkrankungen schützen. Obwohl wir also eine Reihe von Mutationen gesehen haben, ist es unwahrscheinlich, dass sie sich so stark ausbreiten werden, dass man nur noch raten kann, ob Impfstoffe gegen die jeweilige Saisonvariante schützen und ob ihre Wirksamkeit gegen schwere Verläufe drastisch abnimmt.
Heutzutage gibt es drei oder mehr Hauptstämme und viele Unterstämme der Grippe, sodass ein Ausschuss von Biologen die Stämme auswählen muss, gegen die der jährliche Impfstoff wirken soll.23 Auch wenn häufige Auffrischungsimpfungen gegen SARS‑CoV‑2 – vielleicht in Verbindung mit einer jährlichen Grippeimpfung, wie es viele Medizinexperten empfehlen – nötig sein könnten, um den Schutz aufrechtzuerhalten und mit den Mutationen Schritt zu halten, könnte es in naher Zukunft nicht zu dem bei der saisonalen Grippe beobachteten „Hit-and-Miss“-Muster bei der Impfung kommen.
Die US‑Daten der Centers for Disease Control and Prevention (CDC) zeigen, dass die Wirksamkeit des Grippeimpfstoffs von Jahr zu Jahr stark schwankt – von unter 20 % bis über 60 %.24 Mutationen von COVID‑19 haben bisher nicht dazu geführt, dass die Fähigkeit des mRNA-Impfstoffs, Krankenhauseinweisungen oder Todesfälle zu verhindern, auf ein Niveau gesunken ist, das diesen CDC-Wirksamkeitsbeobachtungen nahekommt. Vielleicht ist dies ein Grund für die geringe Verbreitung der Grippeimpfung, die weit hinter den WHO-Richtlinien für die Altersgruppe über 65 zurückbleibt – die Öffentlichkeit hält die Grippeimpfung einfach für nicht treffsicher genug.
Andererseits kann die Häufigkeit der Impfung die Inanspruchnahme der Impfung beeinflussen. Anekdoten beschreiben tatsächlich eine höhere Verabreichung der Grippeimpfung in 2020. Optimistisch betrachtet könnten die Impfgewohnheiten bei COVID‑19 und Grippe hoch bleiben bzw. zunehmen – vor allem, wenn sie, wie geplant, in Zukunft gemeinsam verabreicht werden. Es könnte jedoch auch zu einer Rückkehr zu den historischen Impfquoten für die Grippe kommen, was zu einem katastrophalen Jahr 2021 und womöglich auch 2022 hätte führen können, wenn die COVID‑19-Impfquote bei 40 % statt bei 70 % gelegen hätte.
Mittelfristige Auswirkungen auf die Sterblichkeit: Was bedeutet endemisch in der Praxis?
Dieser Artikel befasst sich mit einem Virus, das uns schon viel länger begleitet als SARS‑CoV‑2, um einen Hintergrund für die Überlegungen zu liefern, was es bedeutet, wenn eine weitere Gruppe von Viren endemisch wird. Sicherlich lassen sich die langfristigen Auswirkungen der direkten COVID‑19-Mortalität nicht so einfach als eine zusätzliche saisonale Grippewelle übersetzen. Für die Modellierung der Mortalität müsste man eine Reihe von Kalibrierungen in Betracht ziehen, von denen einige bereits oben untersucht wurden. Eine große Unbekannte bleibt, ob die IFR von COVID‑19 unter den Ungeimpften stabil bleiben wird. Sie ist gegenüber dem ursprünglichen Stamm mit Delta angestiegen. Doch viele Experten haben Grund zu der Annahme, dass die ursprünglichen Stämme in einem stabilen Zustand zu weniger virulenten Stämmen heranreifen. Eine Theorie über den „Weg“ der Spanischen Grippe 1918 lautet, dass sie sich in eine wesentlich weniger virulente saisonale Grippe verwandelt hat – ganz ohne „Zauberstab“ und auch nicht durch eine dauerhafte Herdenimmunität ohne Neuinfektion.25
Letztlich ist die Analogie zur saisonalen Grippe auch eine verhaltensbedingte – sind die öffentlichen Wahrnehmungen über die saisonale Grippe ein Indikator? Das Tragen von Masken und Maßnahmen zur Bekämpfung der saisonalen Grippe gab es in der Vergangenheit, abgesehen von einigen Gebieten in Asien, nicht. Werden nichtmedizinische Maßnahmen und Selbstbeschränkung bei COVID‑19 von Dauer sein?
Statistisch gesehen ist die Analogie eine Frage der Anpassung der Reproduktionszahl (R0). Dies ist wiederum eine Frage von Mutationen und Verhalten. Die zu einem Zeitpunkt t beobachtete Reproduktionszahl (Rt) der gleichen Variante in China ist vermutlich niedriger als in den Niederlanden unter der ungeimpften und anfälligen Bevölkerung. Dies könnte auch in naher Zukunft so bleiben.
Neben dem endemischen Charakter von COVID‑19 selbst beeinflussen viele andere Faktoren die Gesamtmortalität aufgrund sekundärer Auswirkungen der Pandemie. Es gibt Gründe für kurzfristigen Pessimismus, z. B. verzögerte medizinische Behandlungen und versäumte Diagnosen von Krebs und anderen fortschreitenden Krankheiten, die zu einer nicht direkt damit zusammenhängenden Sterblichkeit beitragen. Auf der anderen Seite gibt es Gründe für Optimismus angesichts der beträchtlichen medizinischen Durchbrüche, die während der Pandemie erzielt wurden, und der Möglichkeiten der mRNA-Technologien. Eine weitere Hoffnung könnte angesichts der erheblichen Komorbiditäten, die mit den COVID‑19-Ausgängen verbunden sind, die teilweise Verdrängung anderer Krankheiten sein sowie die sich in der Tat mit der saisonalen Grippe überschneidende Sterblichkeit.
Mit herzlichem Dank an Hanna Speller und Yutaro Kameda für ihre jeweiligen analytischen Beiträge.


